享受自由的空氣:簡介慢性阻塞肺疾病(COPD)與治療原理
- SLEK

- 2020年5月3日
- 讀畢需時 5 分鐘
文/洪晨瑋
圖/胡睿珊
自從COVID-19(嚴重特殊傳染性肺炎)疫情擴散、衝擊全球以來,現在走在路上沒戴口罩的人反而是少數;搭乘大眾運輸工具時,身邊的人只要咳嗽兩聲,群眾總是開始緊張,想要離開那個咳嗽的人。其實不管有沒有肺炎流行,呼吸道都是非常需要保護和注意的。如果你發現自己長期咳嗽,可別輕忽這個症狀,因為也許國人十大死因當中的慢性阻塞肺疾病已經悄悄的找上門了。本篇文章就要帶大家了解這個隱形殺手的成因、診斷和照護方式。
機制簡介和症狀
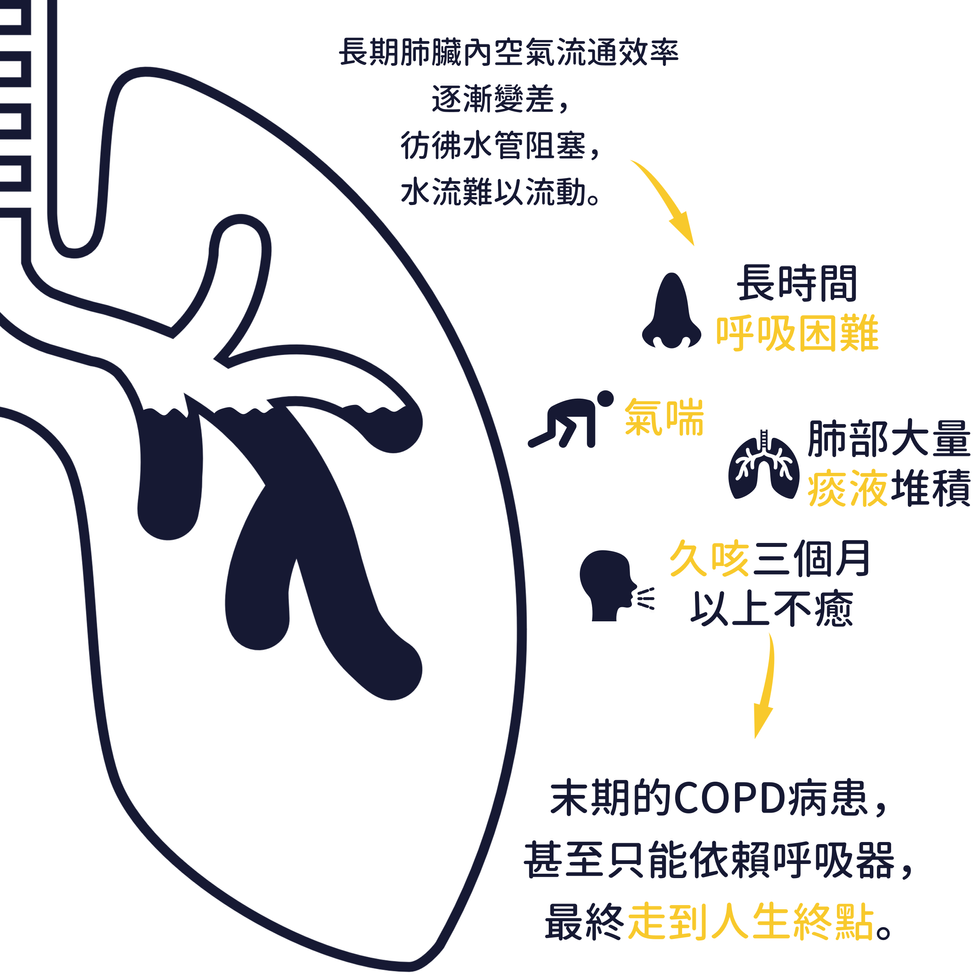
顧名思義,慢性阻塞肺疾病(Chronic Obstructive Pulmonary Disease,縮寫COPD)就是肺臟內空氣流通的效率逐漸變差,彷彿水管被阻塞時水流難以通過,造成患者長期呼吸困難、氣喘、久咳不癒持續三個月以上。肺部大量的痰液堆積也是可能發生的症狀,演變至末期甚至只能依賴呼吸器給予氧氣,最終不可避免的走到人生的終點。這種不可逆的病程又可依照肺部異常的部位以及對應的症狀分為肺氣腫和慢性支氣管炎。
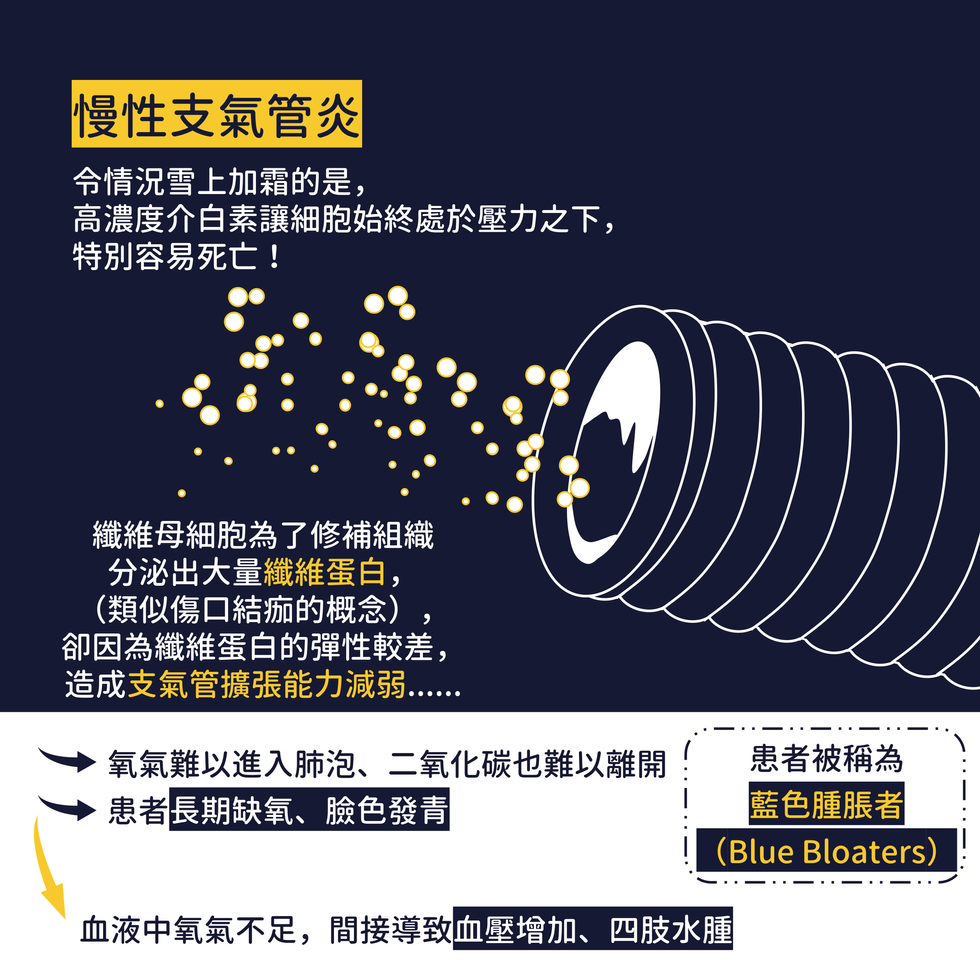
慢性阻塞肺疾病的成因其實和先前文章提過的原理相似[註1],可以概略地歸納成免疫系統活化時正常組織被「流彈」波及的結果。若器官長期處於發炎狀態中,則促進發炎的高濃度介白素(Interleukin)等物質不僅會啟動免疫反應,也會促使內皮中的杯狀細胞(Goblet cells)分泌大量黏液(Mucus)。這個機制原本是良好的物理屏障,但當黏液大量分泌、堆積在管壁上時,反而造成支氣管管徑變小[1]。令情況雪上加霜的是,高濃度的介白素讓細胞始終處於壓力之下,特別容易死亡。此時,纖維母細胞為了修補組織而分泌出大量的纖維蛋白(類似傷口結痂的概念)。然而纖維蛋白的彈性較差,最後造成支氣管擴張能力減弱。因此,氧氣難以進入肺泡,二氧化碳也難以離開,造成患者長期缺氧,臉色發青,更因為血液中氧氣量不足,間接導致血壓增加,四肢水腫,因此患者被稱為「藍色腫脹者」(Blue Bloaters)。
肺氣腫也是發炎反應的結果之一,不過和慢性支氣管炎不同的是這個現象發生在肺泡或遠端支氣管當中。因為嗜中性白血球被介白素吸引,活化後分泌彈性蛋白酶(Elastase),使得肺泡細胞的彈性蛋白被分解,而彈性下降的肺泡擴張後難以縮回原樣[2]。肺氣腫嚴重的病患會覺得呼吸吃力而下意識地運用骨骼肌輔助呼吸還有不斷喘氣,久而久之胸腔會比較厚實,臨床上稱為「桶狀胸」(Barrel chest)。
危險因子與診斷
在前段中提及肺是因為外來的刺激引起慢性支氣管炎與肺氣腫,那究竟是什麼刺激會導致這樣的結果呢?事實上,抽菸就是一個很典型的刺激。疾管署的資料顯示至2013年為止有超過9成的COPD病患都有抽菸史。學界也找到不少證據顯示尼古丁和香菸內的氧化物會刺激巨噬細胞或T淋巴球,進而增加COPD風險[3][4]。除了抽菸者以外,二手菸接觸者或是長期在高空汙環境的族群也有較高的COPD風險,而帶有AAT基因突變的自體免疫患者也常有類似COPD的呼吸困難和肺病變症狀出現。
現階段在臨床上COPD的檢測和診斷標準並非針對肺組織的實際病變情形,而是以病患表現出的肺功能作為判斷的第一考量。被懷疑是COPD的患者會接受呼氣測試,如果病患在測試中無法一秒內吐出70%以上肺活量[註2]體積的話,那麼就有可能被判定為COPD[5]。診斷時醫師還會將症狀或病患的風險暴露史作為判斷依據,因為單憑肺功能的判斷標準有時很難跟長期氣喘病患的肺功能衰減做出鑑別。而相較於氣喘在固定時間以固定頻率發作,COPD的急性發作時間比較不規律,所以可以靠著急性症狀來粗略的區分兩者。
治療與照護
對於慢性阻塞肺疾病的病患來說,這種不可逆的肺臟破壞無法依靠藥物治療,目前醫療能給予的處置也僅是針對症狀處理。臨床上最常見的藥物是支氣管擴張劑,透過擴張支氣管來解決病患呼吸困難的問題,病患急性發作時也可能給予氧氣或是類固醇消除發炎反應。不過台灣大多數年長的病患在呼吸功能下降以後就容易久坐不動,進而造成肺活量衰減,所以病況惡化是在所難免,一年存活率也不到8成。在最後這段難以喘氣,連呼吸都很痛苦的時期如何照護病患是臨床上非常值得討論的。目前衛服部的臨床指引指出COPD患者在一般生活中應該接受呼吸訓練、營養支持等措施,讓肺功能惡化的速率盡可能降到最低,平時也要避免接觸各種危險因子,如二手煙、空氣汙染等。或許這種疾病不是現代醫學能夠治癒的,但是可以透過了解病因,盡可能擬訂妥善的照護計畫,最大限度的讓COPD病人不被疾病所困擾。
讀完本篇懶人包,你應該要知道:
慢性肺阻塞疾病(COPD)的定義以及性質
免疫或發炎相關的COPD機制
COPD的主要與次要危險因子
如何診斷及治療、照護COPD病患
參考資料
[1] Richman-Eisenstat, J. B., Jorens, P. G., Hebert, C. A., Ueki, I., & Nadel, J. A. (1993). Interleukin-8: an important chemoattractant in sputum of patients with chronic inflammatory airway diseases. American Journal of Physiology-Lung Cellular and Molecular Physiology, 264(4), L413-L418.
[2] Rennard, S. I., Togo, S., & Holz, O. (2006). Cigarette smoke inhibits alveolar repair: a mechanism for the development of emphysema. Proceedings of the american thoracic society, 3(8), 703-708.
[3] MacNee, W. (2005). Oxidants and COPD. Current Drug Targets-Inflammation & Allergy, 4(6), 627-641.
[4] Garcia-Arcos, I., Geraghty, P., Baumlin, N., Campos, M., Dabo, A. J., Jundi, B., ... & Foronjy, R. (2016). Chronic electronic cigarette exposure in mice induces features of COPD in a nicotine-dependent manner. Thorax, 71(12), 1119-1129.
[5] MeiLan King Han, MD, MSMark T Dransfield, MDFernando J Martinez, MD, MS. UpToDate. Chronic obstructive pulmonary disease: Definition, clinical manifestations, diagnosis, and staging, Waltham, MA: UpToDate Inc. https://www.uptodate.com/contents/chronic-obstructive-pulmonary-disease-definition-clinical-manifestations-diagnosis-and staging?search=copd&source=search_result&selectedTitle=1~150&usage_type=default&display_rank=1#H13 (Accessed on April 18, 2020)
[6] Ho, T. W., Tsai, Y. J., Ruan, S. Y., Huang, C. T., Lai, F., Yu, C. J., & HINT Study Group. (2014). In-hospital and one-year mortality and their predictors in patients hospitalized for first-ever chronic obstructive pulmonary disease exacerbations: a nationwide population-based study. PloS one, 9(12).
[註1]:有關發炎對內皮細胞生理狀態的常見影響種類及微觀機制請參考 「電子報:星星之火,可以燎原——淺談發燒機轉」
[註2]:個人不特意控制而呼吸的氣體進出量總和為 「潮氣容積」,健康成年人的潮氣容積約在500-800毫升左右。在潮氣容積之外還有吸氣儲備容積和呼氣儲備容積,也分別就是有意識盡可能吸氣/吐氣的極限量。肺活量就是測量患者吸氣到極限再吐氣到極限的總量,也就是吸氣儲備容積+潮氣容積+呼氣儲備容積的總和。COPD患者雖然肺活量可能沒有衰弱的很明顯,但是他們卻沒辦法在一秒內劇烈呼吸,吐出70%以上的肺活量。





















留言